STEC - opgørelse over sygdomsforekomst 2014-2018
Shiga-toxinproducerende E. coli (STEC) og Hæmolytisk uræmisk syndrom (HUS) årsopgørelse 2014-2018
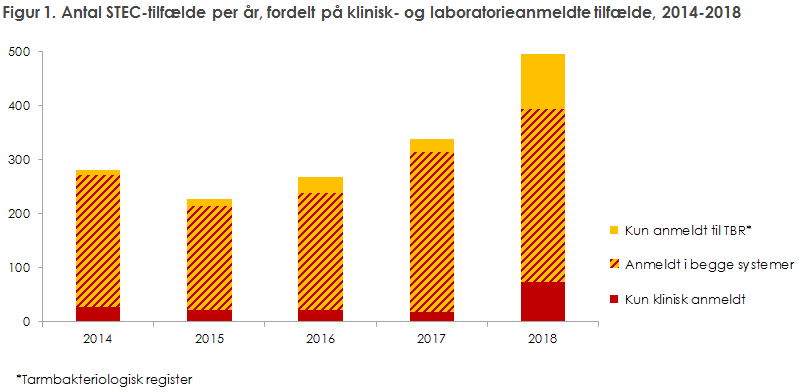
STEC-infektion (også benævnt VTEC) overvåges nationalt af Statens Serum Institut (SSI) via to systemer: a) Klinisk anmeldelse af behandlende læge til Styrelsen for Patientsikkerhed og til Afdeling for Infektionsepidemiologi og Forebyggelse på SSI via formular 1515 og b) laboratoriemeldesystemet, hvor der er indberetningspligt fra det diagnostiske laboratorium til SSI. I de to systemer blev der i alt registreret 1.609 tilfælde med STEC-infektion i perioden fra 2014 til 2018. 11 personer havde den samme STEC-type i mere end 6 måneder. Otte personer var inficerede med mere end én type STEC. Af 1.294 STEC-isolater indsendt til SSI kunne 1.179 verificeres og/eller viderekarakterises på SSI. I alt 13 ud af 37 DNA-eluater, hvor der ikke kunne findes et isolat på den lokale Klinisk Mikrobiologisk Afdeling (KMA), kunne bekræftes ved PCR på SSI. I alt 162 ud 1.438 tilfælde blev anmeldt til Afdeling for Infektionsepidemiologi og Forebyggelse på SSI uden at blive rapporteret til laboratoriemeldesystemet figur 1.
Antallet af personer fundet smittet med STEC var fra 2014 til 2018 næsten fordoblet fra 281 i 2014 til 495 i 2018. Den største stigning sås mellem 2017 og 2018, figur 1 og tabel 1. I 2018 sås en incidens på 8,6/100.000 indbyggere, med højest incidens i Øst- og Vestjylland.
Geografisk fordeling
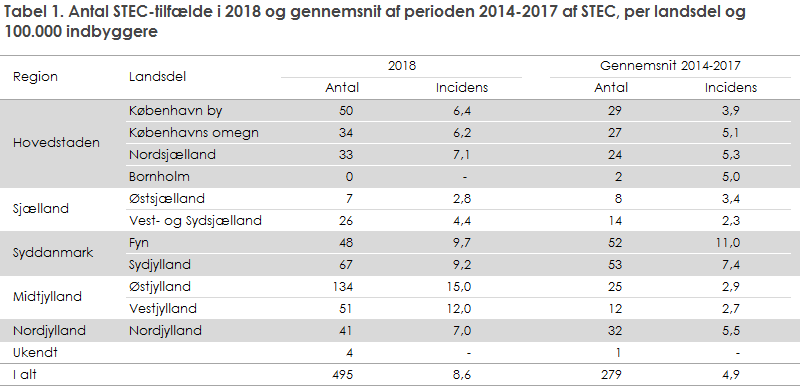
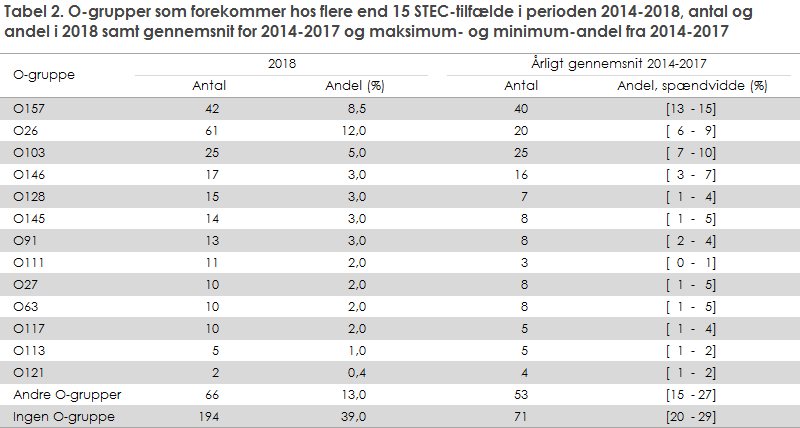
Tabel 1 viser antal STEC-tilfælde i 2018, gennemsnittet for 2014-2017, samt antal tilfælde per 100.000 indbyggere for hver landsdel og totalt. I 2014-2017 var antal tilfælde per 100.000 indbyggere i gennemsnit 4,9; varierende fra 2,3 til 11 mellem landsdelene. Incidensen var i 2018 steget til 8,6 og varierede fra 2,8 til 15 per 100.000 indbyggere mellem landsdelene, hvis man ser bort fra Bornholm, hvor der ingen tilfælde var i 2018. Af tabel 1 ses det yderligere, at antallet af STEC-tilfælde er steget i de fleste landsdele på nær Østsjælland og Fyn. Fyn har haft en høj incidens af STEC i hele perioden, og dette kan sandsynligvis forklares ved, at alle patienter med diarré bliver undersøgt for STEC på Odense Universitetshospital KMA. Antallet af påviste STEC-tilfælde er mere end firedoblet i Øst- og Vestjylland (Region Midtjylland) i perioden. Region Midtjylland dækkes af Skejby KMA, som fra juni 2018 introducerede screening for STEC med PCR i alle afføringsprøver fra patienter med diarré. De øvrige KMA’er anvender som minimum de kriterier, som er anbefalet af Dansk Selskab for Klinisk Mikrobiologi (DSKM).
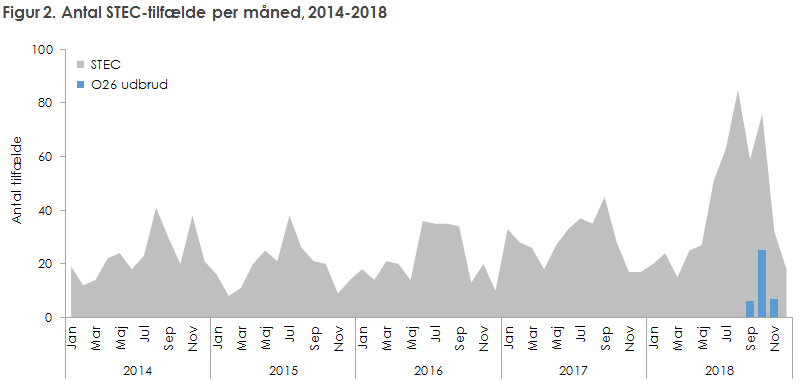
Der sås flere STEC-infektioner i sommerperioden fra juni til september. Det usædvanligt høje antal tilfælde i sommeren og efteråret 2018, figur 2, skyldes en kombination af den ovenfor omtalte introduktion af screening for STEC i alle prøver fra patienter med diarré ved PCR i Skejby KMA samt et udbrud med O26, som er beskrevet nedenfor.
Smitteland
I alt 1.018 (63 %) af de anmeldte STEC-tilfælde var registreret som erhvervet i Danmark, 19 % i udlandet, mens 18 % ingen oplysning havde om smittested, (se tabel i EPI-NYT 18/19).
Alders- og kønsfordeling
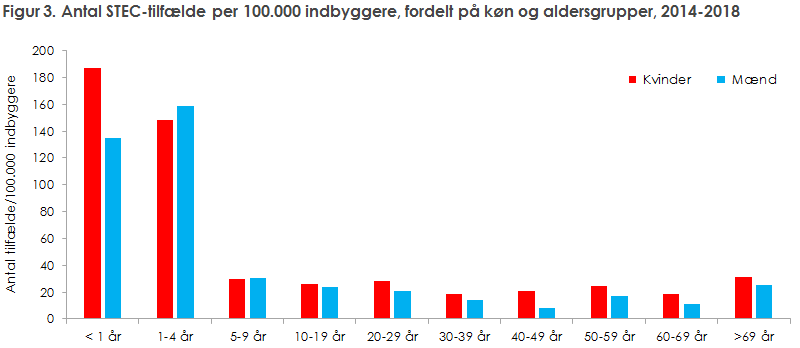
Figur 3 viser incidensen af STEC-tilfælde i 2014-2018 per 100.000 indbyggere, fordelt på køn og aldersgrupper. Medianalderen for hele perioden var 23 år, og 528 (33 %) var børn under 8 år, hvilket til dels afspejler, at DSKM anbefaler, at afføringsprøver fra denne gruppe testes for STEC. Andelen af 0-7 årige faldt fra 40 % i 2014 til 28 % i 2018, efter at særligt Skejby KMA begyndte at teste afføringsprøver fra personer over 7 år for STEC. Andelen af piger/kvinder udgjorde mellem 53-58 % af tilfældene per år.
O-grupper
Bakterieisolater var til rådighed for 1.179 STEC-tilfælde (73 %). Der er et antal patienter, hvor der ikke kunne bestemmes en O-gruppe. Dette skyldes, at der i stigende grad anvendes den mere sensitive PCR-diagnostik, hvor der efter et positivt PCR-signal ikke altid kan dyrkes et isolat til typning, og/eller at isolatet ikke blev indsendt til typning på SSI. Dette har også påvirket andelen af diagnosticerede tilfælde med STEC O157, som i flere år har ligget nogenlunde konstant på 14-15 %, men faldt til 8 % i 2018, tabel 2.
Helgenomsekventering
STEC-isolater skal løbende indsendes til SSI, hvor de siden 2014 rutinemæssigt er blevet helgenomsekventeret. Dette har betydet, at der er fundet et stigende antal af genetisk relaterede isolater og bekræftede udbrud.
Der er i perioden 2014-2018 i alt fundet 55 ophobninger med to eller flere patienter med genetisk relaterede typer. 45 af disse ophobninger inkluderede mellem to og fire patienter og otte ophobninger omfattede fem til otte patienter. Derudover blev der igennem perioden 2016-2018 registreret en større ophobning med 15 genetisk relaterede tilfælde samt et udbrud med O26:H11 i 2018 med 38 syge.
I alt 45 ophobninger med genetisk relaterede tilfælde fordelt på alt 14 O-grupper blev behandlet som mulige udbrud. Heraf forårsagede fire serotyper (O157:H7, O26:H11, O103:H2 og O63:H6) 181 ud af 223 (81%) tilfælde, mens ti andre serotyper forårsagede andre 42 tilfælde (spændvidde 2-8).
STEC-udbrud
Af de 45 ophobninger med genetisk relaterede tilfælde, der blev behandlet som mulige udbrud, fandt SSI i cirka 50 % af tilfældene (18 ophobninger) en epidemiologisk sammenhæng mellem patienterne i form af fælles daginstitutioner og/eller sekundær smitte i familien. For seks genetisk relaterede ophobninger var der mulig smitte fra fødevarer. To alvorlige udbrud, begge i 2018, bestod af henholdsvis syv tilfælde med O111:H8 og 38 tilfælde med O26:H11. Disse udbrud beskrives nedenfor.
I udbruddet forårsaget af O111:H8 kunne fem tilfælde bekræftes ved helgenomsekventering, og yderligere to tilfælde var sandsynligvis en del af udbruddet. Ét af de bekræftede og de to sandsynlige tilfælde udviklede HUS – for et af disse var der ikke et isolat til rådighed. Tilfældene var fordelt over hele Danmark, og ingen af patienterne havde rejst til udlandet i inkubationsperioden. Alle blev interviewet om mulige eksponeringer. Det var ikke muligt at pege på en fælles kilde. Der var dog en ubekræftet mistanke til hakket oksekød, som var den eneste fødevare, alle patienter angav at have spist. Ingen andre lande meldte om genetisk identiske tilfælde, og der har ikke været nye danske tilfælde siden den 13. september 2018.
Udbruddet forårsaget af STEC O26:H11 bestod af i alt 38 bekræftede genetisk relaterede tilfælde og et sandsynligt tilfælde. Patienterne var fordelt over hele landet med en overvægt i eller omkring de største byer. Tilfældene var primært børn mellem 6 måneder og 3 år (79 %), spændvidde 6 måneder til 95 år. Blandt de 39 tilfælde var 18 kvinder/piger og 21 drenge. Sygdomsdebut kunne fastsættes for 24 tilfælde og lå i perioden 20. august til 12. november 2018. De fleste patienter var tilknyttet daginstitutioner eller andre institutioner med fælles madordning, som fik en stor del af deres fødevarer fra større cateringgrossister. Gennemgang af indkøb hos de involverede institutioner viste, at oksespegepølse var leveret til de fleste institutioner. Oksespegepølse er et kendt risikoprodukt for STEC, og der var ingen andre oplagte risikoprodukter blandt de indkøbte produkter. Det lykkedes ikke at påvise bakterien i prøver udtaget fra de mistænkte typer af oksespegepølser, og det var heller ikke muligt at indkredse smittekilden yderligere ved brug af epidemiologiske metoder, men den svage mistanke til oksespegepølse blev opretholdt.
Hæmolytisk uræmisk syndrom (HUS)
HUS overvåges nationalt af SSI via klinisk anmeldelse fra behandlende læge på formular 1515. I perioden fra 2014 til 2018 blev der registreret 55 tilfælde af HUS. Medianalderen for disse var 6 år og 50 % var mellem 2½ og 13 år (spændvidde 0-80 år). I alt blev 55 % (30/55) HUS-tilfælde bekræftet på SSI ved PCR eller isolering af STEC. For 30 HUS-tilfælde, hvor STEC-virulensgenerne kunne bestemmes, var stx2a den overvejende subtype (n = 18) efterfulgt af kombinationer af stx2a + stx1a (n = 9), stx2c (n = 1), stx2a + stx1a + stx2c (n = 1) og stx1a alene (n = 1). De 30 tilfælde var fordelt i 10 forskellige O-grupper, hvor den mest almindelige var O157 (n = 13) efterfulgt af O26 (n = 8).
I 2018 sås samme tendens med flest HUS-tilfælde indenfor O-grupperne O157 og O26, figur 4.
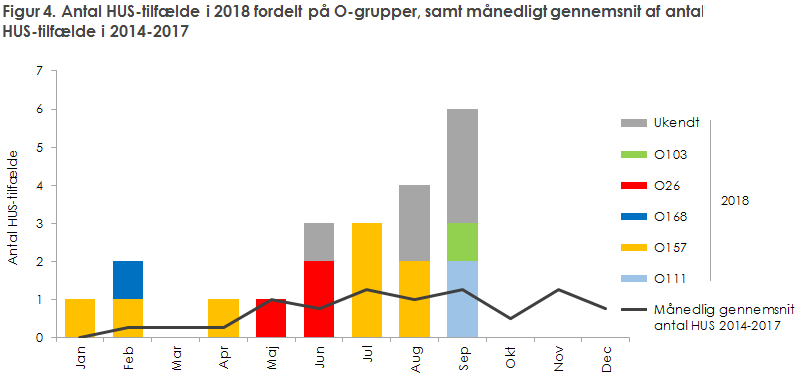
I 2018 alene blev der registreret 21 tilfælde af HUS. Dette er det højeste antal nogensinde. Femoghalvfjerds procent af disse tilfælde blev rapporteret i perioden fra juni til september (n = 16), hvorefter der ikke blev rapporteret flere tilfælde, figur 4. Medianalder for HUS-tilfælde i 2018 var 9 år, 50 % var mellem 3 og 15 år, i modsætning til en medianalder på 4 år i perioden 2014-2017, hvor 50 % var mellem 2 og 11 år. For HUS-tilfælde fordelt på danske regioner og aldersgrupper i perioden 2014-2018, se EPI-NYT 18/19.