Uge 20/21 - 2015
Hiv 2014
Udbrud af mæslinger i Nordsjælland
Hiv 2014
I 2014 blev der anmeldt 249 tilfælde af hiv blandt henholdsvis 192 mænd og 57 kvinder, tabel 1.
Blandt de 249 anmeldte var 50 personer tidligere diagnosticeret med hiv i udlandet, heraf var ni danskere. Blandt de 50 tidligere diagnosticerede (34 mænd og 16 kvinder) var to mor-barn-smittet (MTCT), 18 homoseksuelt smittede (MSM), 23 heteroseksuelt smittede (HTX), to smittet ved intravenøst stofbrug (PWID) samt fem med anden eller ukendt smittevej.
Yderligere var syv turister anmeldt, fem mænd og to kvinder. To var MSM, fire HTX og én var anmeldt med ukendt smittevej.
Blandt de 192 ikke-turister (153 mænd og 39 kvinder), der var diagnosticeret med hiv for første gang, var 118 (61 %) danskere (heraf fem andengenerationsindvandrere og én adopteret) og 74 (39 %) indvandrere, heriblandt tre som var handlede og/eller havde illegalt ophold. Blandt de 74 indvandrere kom 32 (43 %) fra Afrika syd for Sahara, 12 (16 %) fra Østeuropa inkl. Rusland, 10 (14 %) fra Vesteuropa, otte (11 %) fra Sydøstasien, otte (11 %) fra Mellemøsten og Nordafrika, to (3 %) fra Sydamerika og én (1 %) fra henholdsvis Grønland og Oceanien.
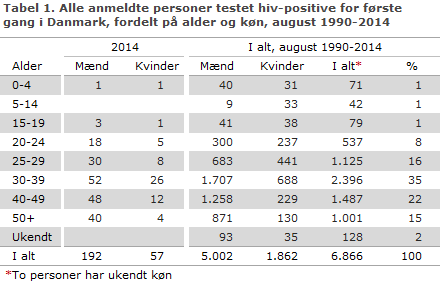
I alt 106 var MSM, 74 HTX og ni PWID. Én var mor-barn-smittet. For to var smittemåde ukendt. I alt 119 (62 %) var smittet i Danmark og 71 (37 %) i udlandet, figur 1. For to (1 %) var smitteland uoplyst. Medianalderen for mænd var 38 år (spændvidde 0-72), og for kvinder 35 år (spændvidde 20-87).
Blandt 44 heteroseksuelt smittede indvandrere kom 30 (68 %) fra Afrika syd for Sahara, fem (11 %) fra Sydøstasien, fire (9 %) fra Mellemøsten, fire (9 %) fra Østeuropa og én (2 %) fra Vesteuropa.
Blandt 26 homoseksuelt smittede indvandrere kom ni (35 %) fra Vesteuropa, seks (23 %) fra Østeuropa, fire (15 %) fra Mellemøsten, tre (11 %) fra Sydøstasien, to (8 %) fra Sydamerika, én (4 %) fra Oceanien og én (4 %) fra Afrika syd for Sahara.
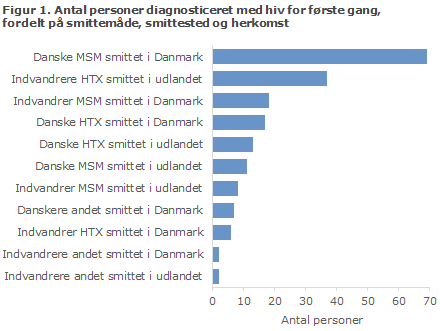
Figur 2 viser udvikling i smittemåde fra 2005 til 2014, og den detaljerede fordeling på herkomst, smittemåde og smittested fremgår af tabel 2.
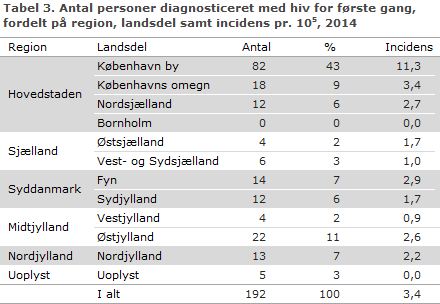
Tabel 3 viser fordeling på landsdel og region. I alt 112 (58 %) havde bopæl i Region Hovedstaden.
Perinatalt smittede
En nyfødt dreng blev anmeldt som perinatalt smittet, moderen var i gravidscreeningen testet negativ for hiv, men pådrog sig infektionen senere i graviditeten. Dette blev først opdaget, da kvinden kort efter fødslen fik symptomer forenelige med akut hiv, og både mor og barn blev fundet positive, EPI-NYT 22-23/14.
Danske mænd
Ud af 106 danske mænd var 80 (75 %) MSM, hvoraf 69 (86 %) var smittet i Danmark. I alt 21 (20 %) var HTX, hvoraf 11 (52 %) var smittet i udlandet (syv i Thailand, to i Europa, én i henholdsvis Afrika og Filippinerne). To (2 %) var smittet ved PWID i Danmark. I to tilfælde var smittemåden uoplyst. Herudover er et barn omtalt under ”perinatalt smittede”.
Danske kvinder
Ud af 12 danske kvinder var 10 smittet i Danmark og to i Afrika. Ni var smittet heteroseksuelt. Tre var smittet ved PWID. Tre kvinder blev fundet i gravidscreeningen, én smittet af biseksuel partner, én af afrikansk mand og én var tidligere PWID.
Indvandrermænd
Ud af 47 indvandrermænd var 26 (55 %) MSM, heraf 18 (69 %) smittet i Danmark. I alt 20 (43 %) var HTX, fem (25 %) heraf smittet i Danmark. Én (2 %) var smittet ved PWID i udlandet.
Indvandrerkvinder
Syvogtyve indvandrerkvinder var anmeldt med hiv. Fireogtyve var smittet ved HTX, heraf én (4 %) i Danmark. Herudover var tre smittet ved PWID, to i Danmark og én i udlandet. Ni kvinder (33 %) var fundet via gravidscreeningen.
CD4-tal ved diagnosen
Blandt 192 anmeldte med adresse i Danmark, og som var diagnosticeret med hiv for første gang, var der oplysninger om CD4-tal på diagnosetidspunktet for 169 (88 %). For de resterende 23 kunne CD4-tallet ikke indhentes.
CD4-tallet er en markør for hiv-virus’ påvirkning af det cellulære immunforsvar. CD4-tal under 350 celler pr. µl blod er på nuværende tidspunkt indikation for at begynde høj-aktiv antiretroviral terapi (HAART)-behandling i Danmark, hvis ikke patienten selv har ønsket at begynde tidligere.
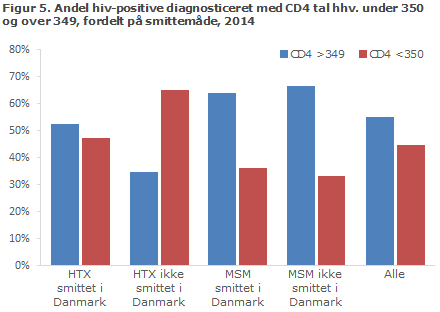
Blandt de 169 med oplyst CD4-tal, var der 76 (45 %), hvis CD4-tal ved diagnosen var lavere end 350 celler pr. µl, heriblandt 15 personer, der var vurderet som ny-smittede på baggrund af primær hiv-sygdom og/eller negativ hiv-test for nylig, mens 93 (55 %) havde CD4-tal på 350 eller derover.
Blandt 101 MSM med oplyst CD4-tal var andelen med CD4-tal >349 ved diagnosen 65 %, mens den var 40 % blandt 60 HTX. På baggrund af oplysningerne om CD4-tal ved diagnosen, tidligere negative tests og akut hiv-sygdom er tiden fra smitte til diagnose estimeret. Hvis der forelå oplysning om akut hiv-sygdom og/eller negativ test inden for et år, blev patienten vurderet som ”smittet inden for 1 år”, hvis der var oplysning om aids og/eller CD4-tal under 200, vurderedes patienten som ”smittet for over 8 år siden”. Var der ingen oplysning om negativ test inden for 1 år eller om aids, og havde patienten et CD4-tal over 200, vurderedes vedkommende som ”smittet for 1-8 år siden.
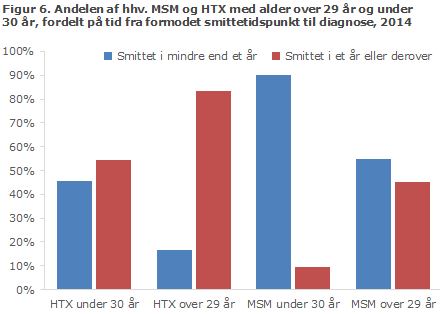
Figur 3 viser fordelingen på estimeret tid fra smitte til diagnose for MSM i henholdsvis Københavnsområdet og det øvrige land, og figur 4 viser fordelingen blandt HTX. Antallet af HTX for hvem der ikke forelå oplysninger nok til at beregne smittetid var væsentlig højere end for MSM. Dette skyldes både mangelfulde oplysninger om CD4-tal og det faktum, at kun få HTX havde akut hiv-sygdom ved diagnosen og/eller nylig negativ hiv-test.
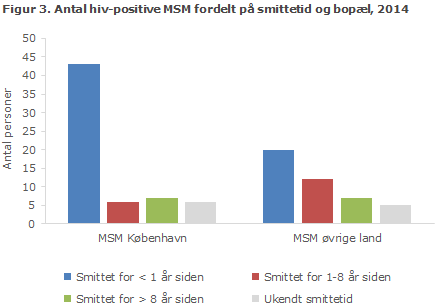
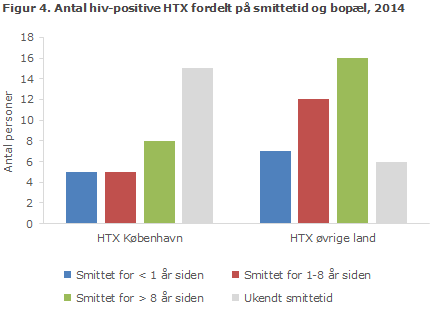
Yngre MSM var typisk testet kort efter det formodede smittetidspunkt. Således var 90 % af MSM under 30 år estimeret til at være smittet mindre end et år før diagnosen (på baggrund af tidligere negative tests, symptomer på akut hiv-sygdom samt CD4-tal ved diagnosen), sammenlignet med MSM over 29 år, hvor 55 % var diagnosticeret tidligt. Også blandt HTX var der en større andel, 45 %, blandt de yngre end blandt de ældre, 17 %, der var diagnosticeret tidligt.
Aids
Blandt 192 ny-diagnosticerede blev 24 (13 %) diagnosticeret med aids samtidig, heriblandt 14 HTX, ni MSM og én PWID.
Herudover blev ni personer anmeldt med aids; én var diagnosticeret med hiv mindre end ét år tidligere, fire var diagnosticeret med hiv for mellem ét og seks år siden og fire var diagnosticeret med hiv for over 13 år siden.
Checkpoint
I alt 22 af de 192 anmeldte (11 %) var testet på Checkpoint (AIDS-fondets teststed for MSM og indvandrere, hvor man uden forudgående aftale kan blive testet for hiv og syfilis og få svar med det samme), heraf 19 MSM og tre indvandrer-HTX fra Afrika syd for Sahara. Yderligere seks MSM var testet positive i Checkpoint, heraf fem herboende personer, som ikke var anmeldt til Afdeling for Infektionsepidemiologi, trods flere henvendelser herfra til de to infektionsmedicinske afdelinger, hvor patienterne var blevet henvist til konfirmatorisk testning.
Transmitteret resistens blandt personer med ny-påvist hiv
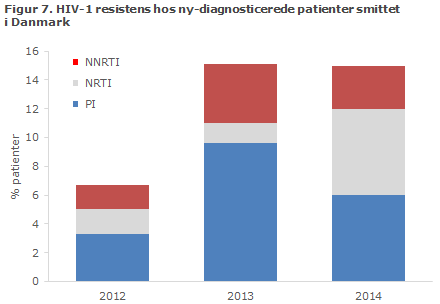
I 2014 blev der i afsnit for Virologisk Overvågning og Forskning diagnosticeret i alt 10 nye tilfælde af transmitteret resistent hiv, svarende til 15 % af alle undersøgte ny-diagnosticerede hiv-patienter, der var smittet i Danmark. Forekomsten af transmitteret resistens er dermed steget i perioden fra 2012 til 2013-2014, figur 7.
Resistensmutationerne fordelte sig i 2014 mellem alle tre primære antiretroviral (ARV)- behandlingsgrupper, der anvendes til høj-aktiv antiretroviral terapi (HAART): to patienter (3 %) havde resistens imod non-nukleosidhæmmere (NNRTI), fire patienter (6 %) havde resistens imod nukleosidhæmmere (NRTI) og to patienter (6 %) havde resistens imod proteasehæmmere (PI).
Ingen patienter havde resistens imod mere end én behandlingsgruppe og var derfor alle modtagelige for behandling med mindst to ARV-behandlingsgrupper. I perioden 2012-2014 var der i alt 25 patienter med resistens, figur 7. I alt 24 af disse var subtype B, og én var CRF01_ AE, der begge er endemisk transmitterede typer i Danmark (se afsnit om hiv subtyper). Der er ikke i perioden sket ændringer i den molekylære diagnostik eller sekvensanalyse, der kan forklare stigningen i forekomsten af resistens. Årsagerne til stigningerne kunne skyldes ændringer i forekomsten og/eller transmissionen af resistent hiv fra ikke ny-diagnosticerede patientgrupper, men andre årsager kan ikke udelukkes.
Opgørelsen omfatter alle ny-diagnosticerede hiv-patienter, som henvises til en infektionsmedicinsk afdeling og får foretaget en genotypisk resistenstest inden for et år efter diagnose, og forud for behandlingsstart. Mellem 40 og 50 % af ny-diagnosticerede hiv-patienter bliver hvert år inkluderet i denne undersøgelse, hvilket svarer til omtrent 120 patienter pr. år. I de viste data er der kun medtaget personer, der vides at være smittet i Danmark. Fra denne subgruppe er der anvendt sekvenser fra henholdsvis 60, 73 og 67 personer, smittede i henholdsvis 2012, 2013 og 2014.
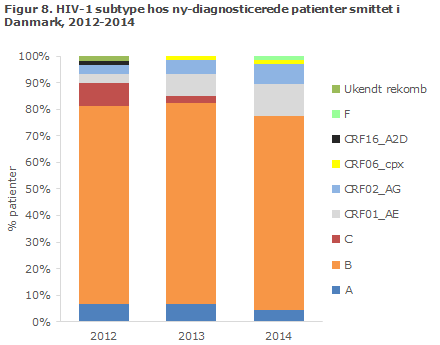
Hiv-subtyper blandt ny-diagnosticerede patienter, smittet i Danmark
Blandt ny-diagnosticerede hiv-1 patienter, som er blevet smittet i Danmark, udgjorde hiv-1 subtype B 73 % i 2014, figur 8. Subtype A og B samt de to rekombinante former CRF01_AE og CRF02_AG er set hvert år i både 2012, 2013 og 2014. Disse hiv-1 subtyper/rekombinanter er derfor endemisk transmitterede i Danmark med en gennemsnitlig forekomst på: 5 % for A, 75 % for B, 6 % for CRF01_AE og 5 % for CRF02_AG. Disse subtyper og rekombinanter er også blandt de hyppigst observerede i andre europæiske lande.
Kommentar
Ligesom sidste år præsenteres hiv-årsopgørelsen, så kun de personer, som er diagnosticeret for første gang, er medregnet. Dvs. at patienter, som er kendt hiv-positive diagnosticeret i udlandet, er ekskluderet. Desuden får aids ikke en egen årsopgørelse, men behandles som en del af hiv-sygdommen, EPI-NYT 37/14.
Antallet af anmeldte hiv-tilfælde var i 2014 på niveau med de foregående år, og MSM samt indvandrere, der er HTX-smittede med hiv før ankomsten til Danmark, udgjorde fortsat de største smittegrupper. Den tredjestørste gruppe var homoseksuelle indvandrermænd, som var smittet i Danmark. I modsætning til heteroseksuelle indvandrere som primært kom fra Afrika syd for Sahara og Sydøstasien, kom MSM især fra Vest- og Østeuropa, men også i nogen grad fra Mellemøsten. Denne forskel i fordelingen bør indgå i forebyggelsesarbejdet blandt MSM, hvor homoseksuelle indvandrermænd ser ud til at udgøre en stigende andel.
Checkpoint tegner sig fortsat for en stor andel af de anmeldte, og det er bekymrende, at fem herboende personer ikke var anmeldt fra de to infektionsmedicinske afdelinger, hvor patienterne var blevet henvist til konfirmatorisk testning. Det må forventes at hiv-diagnosen, oftere stilles ved en kvik-test, som konfirmeres ved hjælp af en RNA-analyse. Det indskærpes, at også hiv, der diagnosticeres ved hjælp af de nyere metoder er anmeldelsespligtig, og at den epidemiologiske overvågning hviler på, at klinikerne opretholder den høje grad af anmeldelse.
Den store andel MSM, der var diagnosticeret som nyligt smittet, tyder på at budskabet om hyppig testning er slået igennem. Samtidig er det udtryk for en betydelig fortsat smittespredning, som det ikke er lykkedes at inddæmme med de nuværende forebyggelsesmuligheder. Der er brug for at forny forebyggelsesindsatsen blandt MSM, ikke mindst i lyset af de stigende forekomster af hiv-smitte i denne gruppe i flere andre europæiske lande. Både WHO og UNAIDS anbefaler medicinsk forebyggelse af hiv, såkaldt pre-eksposure profylakse (PrEP) til personer i særlig risiko for at få hiv. Der vil formentlig komme en debat om hvorledes en sådan – dyr - forebyggelsesmulighed ville kunne sættes i værk herhjemme, såfremt PrEP bliver en godkendt indikation for antiretroviral (ARV-) behandling i EU, og hvilke grupper, der kunne komme på tale. En oplagt gruppe at tilbyde PrEP kunne være MSM, som diagnosticeres med syfilis gentagne gange, idet det er vist herhjemme, at flere syfilis-diagnoser efter hinanden øger risikoen for at få diagnosen hiv betragteligt.
At der fortsat er få tilfælde af hiv i andre grupper end blandt MSM er positivt, og tydeliggør, at det netop er i gruppen af MSM, forebyggelsesindsatsen skal rettes mod. Især er det positivt, at hiv-positive indvandrer-HTX i ringe grad smitter videre efter ankomsten til Danmark. I denne gruppe bør indsatsen rettes mod tidlig diagnose og behandling, ikke mindst fordi det logistisk er lettere at tilbyde test og behandling lige efter ankomsten til Danmark, frem for at forsøge at opspore nye medborgere med henblik på testning på et senere tidspunkt. Det ses blandt andet af gravidscreeningen, at hiv-positive kvinder har opholdt sig i landet i flere år, før de bliver diagnosticeret via tilbuddet om test til alle gravide, EPI-NYT 22-23/14.
Blandt ny-diagnosticerede hiv-positive, som var smittet i Danmark, havde 15 % af de undersøgte transmitteret resistens (TR) mod én af de tre primære ARV-behandlingsgrupper, der anvendes til høj-aktiv antiretroviral terapi (HAART). Selvom ingen havde resistens mod flere grupper, og således ikke frembød problemer i forhold til effektiv behandling, er det tankevækkende, at TR er stigende i Danmark, hvor vi ellers har haft en lavere TR end andre lande, vi sammenligner os med, EPI-NYT 48/12.
CD4-tal under 350 ved diagnosen er et anerkendt mål for, at en hiv-positiv er en såkaldt sen-tester, altså har gået længe med hiv-infektionen uden at blive testet. I 2014 var der for 15 ud af 76 anmeldt med CD4-tal under 350 oplysninger, der indikerede, at vedkommende var ny-smittet. Denne diskrepans har ikke nogen relevans i det kliniske arbejde, hvor lægerne ikke har vanskeligt ved at skelne en ny-smittet fra en sen-tester, men kan potentielt skævvride overvågningen, især når en stor andel diagnosticeres, mens de er ny-smittede, hvor CD4-tallet oftest viser et midlertidigt fald. Derfor er det positivt, at lægerne generelt anfører de relevante oplysninger på hiv-anmeldelserne.
(A.H. Christiansen, S. Cowan, Afdeling for Infektionsepidemiologi, J, Fonager, Virologisk Overvågning og Forskning)
Udbrud af mæslinger i Nordsjælland
I løbet af de sidste 2 uger er der påvist i alt seks tilfælde af mæslinger i Nordsjælland. Figur 9 viser epi-kurve for de i alt ni tilfælde, som er påvist i 2015 til nu.

I begyndelsen af maj blev sygdommen påvist hos et 3-årigt uvaccineret barn, og efterfølgende er der påvist yderligere fire tilfælde i samme familie, heraf tre tilfælde blandt børn i alderen 0 til 10 år, alle uvaccinerede. Genotypning af virus isoleret fra det første tilfælde er type H1, som er identisk med mæslingevirus, der har givet anledning til et større mæslingeudbrud i Kina. Genotypen er næsten 100 % identisk med genotype H1 isoleret fra en voksen dansker, som blev smittet med mæslinger under ophold i Kina i slutningen af marts 2015, og som blev syg i begyndelsen af april, EPI-NYT 16/15. Der har ikke kunnet påvises nogen kontakt mellem disse to tilfælde, og afstanden i tid på godt to gennemsnitlige inkubationstider (10 dage, spredning 7-18 dage) muliggør, at der har været en intermediær patient, som ikke er blevet diagnosticeret. Typning af virus isoleret fra to af de fire familiemedlemmer er også genotype H1. Typning af mæslingevirus fra de to sidste tilfælde pågår.
I denne uge er påvist endnu et mæslingetilfælde hos en yngre voksen, som er registreret at have modtaget 2 doser MFR-vaccine, og som kan kobles epidemiologisk til det 3-årige barn under dennes indlæggelse i begyndelsen af maj. Typning af mæslingevirus fra denne patient afventes. Der pågår aktuelt smitteopsporing via embedslægen med henblik på afklaring af vaccinationsstatus blandt kontakter og evt. tilbud om post-eksposure profylakse.
Vaccination anbefales som forebyggelse til ikke-vaccinerede, som har været udsat for kendt smitte inden for de sidste 72 timer. Ifølge produktresuméet kan MFR-vaccinen anvendes fra 9-måneders-alderen, men flere internationale undersøgelser har dokumenteret, at flertallet af børn af vaccinerede mødre ikke har målbare antistoffer mod mæslinger efter 6-måneders-alderen, hvorfor vaccinen evt. kan anvendes off-label allerede fra denne alder. Gives MFR-vaccinen før 12-måneders-alderen skal vaccinationen gentages, når barnet når den vanlige alder for 1. dosis MFR-vaccine (15 måneder).
Injektion med humant normalt immunglobulin (fx Beriglobin) kan gives som forebyggelse eller for at svække sygdommen i op til seks døgn fra udsættelse for mæslingesmitte. Immunglobulin kan anvendes fra fødslen, hvis det må forventes, at barnet ikke har modtaget antistoffer fra moderen. Beskyttelse mod mæslinger efter udsættelse for smitte er ikke længere en registreret indikation for de tilgængelige immunglobulinpræparater, og indholdet af mæslingeantistoffer er formentlig lavere nu end tidligere, da der primært anvendes plasma fra vaccinerede donorer. Doseringen diskuteres derfor aktuelt, men indtil videre anbefales for Beriglobin en dosering på 0,25 ml/kg, max 15 ml, da denne dosering i de fleste tilfælde i praksis har kunne forhindre mæslinger.
(P.H. Andersen, L.K. Knudsen, Afdeling for Infektionsepidemiologi, L.D. Rasmussen, C.S. Jensen, T.K. Fischer, Virologisk Overvågning og Forskning).
20. maj 2015