Uge 15 - 2014
European Immunisation Week
Udbrud af ebolavirus-sygdom i Vestafrika
European Immunisation Week
I uge 17 er det igen ”European Immunisation Week”. Her sætter WHO, ECDC og de enkelte medlemslande fokus på børnevaccinationsprogrammet, og de succeser og udfordringer der knytter sig hertil.
Det danske børnevaccinationsprogram er et tilbud til alle børn om gratis vaccination mod aktuelt ni infektionssygdomme. Piger tilbydes desuden vaccination mod livmoderhalskræft. Kopper er udryddet og der vaccineres ikke længere mod tuberkulose, se tabel 1.
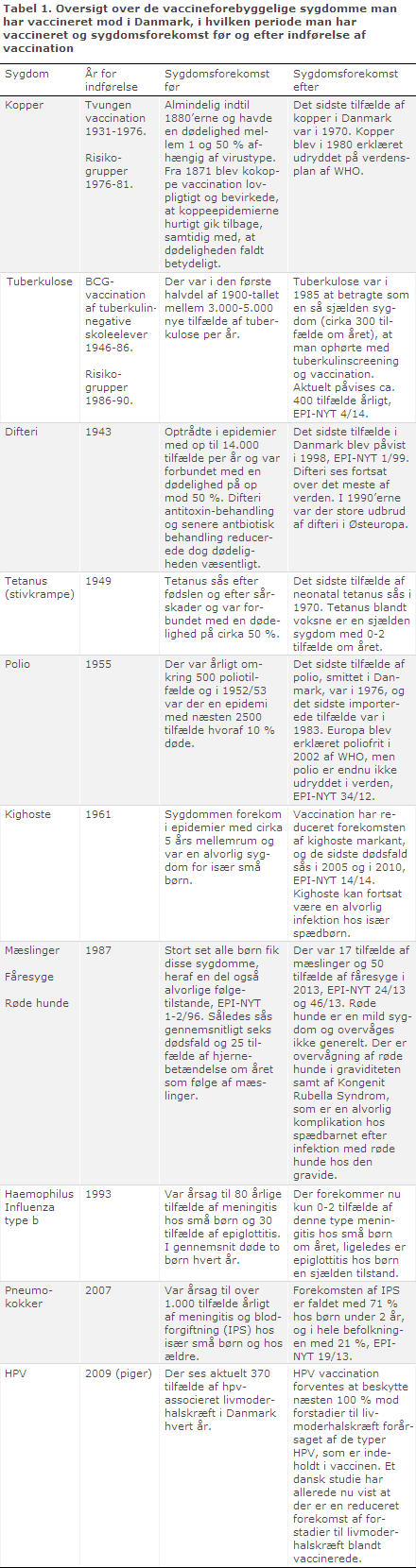
Vaccinationer forebygger sygdomme, som kan være alvorlige for barnet. For nogle børnesygdomme gælder, at de er meget smitsomme, og at næsten alle børn vil få sygdommene på et eller andet tidspunkt, hvis de ikke er vaccinerede. Dette gælder for mæslinger, fåresyge, røde hunde og kighoste. Uden vaccinationer ville der med få års mellemrum opstå epidemier med difteri og polio, hvor mange tusinde ville blive syge. Med hensyn til meningitis forårsaget af haemophilus influenzae type b eller pneumokokker vil der kun være få, der får sygdommen, men da der er tale om en yderst alvorlig infektion med risiko for død eller varige mén, tilbydes alle børn vaccination mod disse typer af meningitis, der er hyppige i barnealderen.
Følger et barn det danske vaccinationsprogram, er barnet godt beskyttet mod de ni (ti) sygdomme. Men et vaccinationsprogram forudsætter, at næsten alle vaccineres, ellers vil sygdommene fortsat kunne brede sig, og de få der ikke er vaccineret, vil ikke være beskyttet af flok-immunitet. Selvom mange af sygdommene synes at være under kontrol i Danmark (fx difteri og polio) forekommer sygdommene i andre dele af verden, og man kan fortsat blive udsat for smitte fx i forbindelse med rejser.
Det er WHO’s målsætning globalt at kunne udrydde polio inden for de nærmeste år. Dermed håber man at kunne ophøre med at vaccinere, ligesom man ophørte med at vaccinere mod kopper i 1981, da sygdommen var udryddet.
Ligeledes er det WHO’s målsætning at kunne eliminere mæslinger og røde hunde i Europaregionen senest i 2015. Såfremt dette mål nås, vil det betyde, at der kun vil være importerede mæslingetilfælde i Danmark og at mæslinger ikke kan spredes på grund af den høje immunitet i befolkningen.
Når det anbefales, at en vaccine skal bruges i børnevaccinationsprogrammet, er der forinden taget stilling til sygdommens alvor, sygdomsbyrden, smitterisikoen og omfanget af bivirkninger til vaccinen. Man vaccinerer ikke mod en sygdom, blot fordi der findes en vaccine på markedet, eller af samfundsøkonomiske hensyn. Man vaccinerer, fordi sygdommene kan være alvorlige for det enkelte barn, og derfor er vigtige at forebygge. Når et barn bliver vaccineret, vil det, udover den gavnlige effekt for barnet selv, også indirekte beskytte børn, der ikke må blive vaccineret, fx på grund af immunsuppression, børn der er for unge til at blive vaccineret og børn for hvilke vaccinationen ikke har været effektiv.
Vaccination i Danmark er frivillig og foretages af de praktiserende læger. Lægen, der foretager vaccinationerne, har ansvaret for at give forældrene og barnet information om vaccinationen, herunder om almindelige bivirkninger. Mange forældre vil forinden have talt med sundhedsplejersken eller andre forældre om vaccinationerne. Børn som er fyldt 15 år er medbestemmende jævnfør sundhedsloven.
Kommentar
I European Immunisation Week er der i år særlig fokus på udbrud af børnesygdomme som mæslinger og fåresyge hos teenagere og unge voksne og nogle gange med alvorlige konsekvenser. Mæslingeudbruddet i Danmark i 2011 var det største siden 1996, EPI-NYT 24/11. I dette udbrud med 84 anmeldte tilfælde var ca. 1/3 af tilfældene yngre voksne (alle undtagen én uvaccineret) og blandt disse var 70 % indlagt. Mæslinger er et af de mest smitsomme virus som findes, og for at nå WHO’s mål om eliminering skal der opnås en tilslutning på 95 % til både MFR1 og MFR2. Ifølge Det Danske Vaccinationsregister er tilslutningen til MFR1-vaccinen på 89 % og til MFR2 ved 12 år på 83 %. Dette er minimumsestimater, og en nylig undersøgelse sandsynliggør, at den reelle tilslutning for vaccinationer givet op til 5 år er mellem 3 og 4 procentpoint højere på grund af en manglende registrering af de givne vacciner, EPI-NYT 20/12. Samtidig viste undersøgelsen, at den vigtigste årsag til manglende vaccination for 5-års-vaccinen, som er en DiTeKiPol-revaccination, med en registreret tilslutning på 82 %, er forglemmelse.
For at øge vaccinationsdækningen har Folketinget og ministeren for Sundhed og Forebyggelse besluttet, at Statens Serum Institut fra midten af maj 2014 skal udsende påmindelsesbreve til forældre til børn, der fylder 2 år, 6½ år og 14 år, som ikke har fået alle de anbefalede vaccinationer i det danske børnevaccinationsprogram. Borgere vil herefter kunne aftale tid hos egen læge mhp. at få eventuelt manglende vaccinationer. Det bliver muligt for borgere at fravælge påmindelser om vaccination. Statens Serum Institut har adgang til oplysninger om børns vaccinationer i Det Danske Vaccinationsregister (DDV).
Siden februar 2013 har det også været muligt for borgere at se egne og børns vaccinationer (for børn født efter 2004), og sundhedspersonale kan se patienters vaccinationer givet i det danske børnevaccinationsprogram fra 1996. Hvis en vaccination er givet, men ikke er blevet registreret i DDV, kan borgere selv oprette vaccinationerne i DDV, hvis barnet er født efter 2004. Tilsvarende kan læger rette eventuelle fejl og tilføje vaccinationer i DDV via fmk-online.dk.
Det danske vaccinationsprogram har været en stor succes, som i forhold til sparet sygelighed og dødelighed næppe kan matches af nogen anden sundhedsintervention. Sygdommene er i dag udryddet, næsten udryddet eller sjældne, netop pga. høj vaccinationstilslutning gennem mange år. Det kan medføre en pædagogisk udfordring for sundhedspersoners argumentation overfor forældre, som måske oplever risikoen for bivirkninger til vaccination større end risikoen for sygdommene. Bortset fra de sygdomme der er udryddet, findes mikroorganismerne stadig, og kan give anledning til smitte, fx i forbindelse med udlandsrejse, eller vil kunne give anledning til egentlige epidemier, hvis vaccinationstilslutningen falder, og en for stor andel af befolkningen igen er modtagelige for sygdommen.
(P. Valentiner-Branth, T.G. Krause, P.H. Andersen, Afdeling for Infektionsepidemiologi, SSI)
Udbrud af ebolavirus-sygdom i Vestafrika
I et igangværende udbrud af ebolavirus-sygdom (EVS) er der ind til videre bekræftet tilfælde fra det vestafrikanske land Guinea samt nabolandet Liberia. Ebolavirus (EV) smitter ved kontakt med patienters kropsvæsker, og dermed er risikoen for smitte under normale omstændigheder minimal. Derfor er spredning udenfor det ramte område i Vestafrika meget usandsynlig.
Der er ingen restriktioner for rejser til de pågældende lande.
Om ebolavirus og ebolavirus-sygdom
EV tilhører gruppen af filovirus, og udgør sammen med Marburgvirus og Lassafeber-virus de tre afrikanske blødningsfeber-virus. Siden det første udbrud af EVS i Den Demokratiske Republik Congo i 1976 er der identificeret fem arter af EV, herunder Zaire EV, Sudan EV, Reston EV, Tai forest EV og Bundibugyo EV.
Det formodes, at virus naturligt findes hos visse flagermus, hvorfra det under sjældne omstændigheder kan smitte til andre dyr eller mennesker.
Efter en inkubationstid på 2 til 21 dage starter EVS pludseligt med feber, muskelømhed, almen træthed, hovedpine og halssmerter. Herefter følger opkastninger, diarré, udslæt og påvirket funktion af lever og nyrer. I nogle tilfælde optræder kraftige blødninger fra indre- og ydre kropsåbninger og sygdommen kan udvikle sig til egentligt multiorgansvigt. Der er ingen vaccine eller anden specifik behandling udover væsketerapi og anden understøttende behandling. Dødeligheden er mellem 50 og 90 %, afhængig af arten af EV. Genetisk undersøgelse af virus i det igangværende udbrud har vist stor lighed med Zaire EV, som har den højeste dødelighed blandt blødningsfeber-virus.
Risiko for smitte
EV smitter i praksis ved tæt kontakt med syge eller afdøde patienters kropsvæsker som blod og sekreter, herunder opkast og afføring. Patienternes sekreter er mest smitsomme sent i sygdomsforløbet, idet virusmængden er størst på dette tidspunkt.
Smitterisikoen er højest ved massiv kontakt med patientens væsker og sekreter, og derfor ses tilfælde blandt sundhedsarbejdere, der ikke bærer værnemidler, pårørende, der har haft tæt kontakt med patienter, eller personer der har deltaget i begravelsesceremonier, fx ved at gøre et lig i stand. Der er desuden set smitte ved anvendelse af forurenede sprøjter eller andet medicinsk udstyr.
Sundheds- og laboratoriepersonale samt personer der håndterer afdøde bør bære personligt beskyttelsesudstyr (handsker, masker, overtræksdragt, øjenbeskyttelse) ved kontakt med blod og sekreter fra patienter, der kan have eller har haft EVS.
Rådgivning i forbindelse med udlandsrejse
WHO anbefaler ingen restriktioner i rejse eller handel til de berørte lande. Risikoen for spredning til Europa, herunder til Danmark, er usandsynlig.
Personer, som aktuelt opholder sig i de berørte lande, skal undgå direkte kontakt med syge eller afdøde, herunder med kropsvæsker og sekreter fra syge. Man skal ligeledes undgå kontakt med kanyler og andre genstande, der kan være forurenede med blod eller andre kropsvæsker. Seksuel kontakt med personer, der kan have eller har haft EVS, skal undgås. Endelig skal rejsende eller personer, der opholder sig i de berørte lande, undgå kontakt med vilde dyr, levende som døde. Ebolavirus ødelægges med fedtopløsningsmidler som håndsæbe og især sprit.
Ved sygdom bør man tage kontakt til det lokale sundhedsvæsen. Man bør altid kontakte sin læge eller en vaccinationsklinik før rejser til Afrika for rådgivning vedr. vaccinationer, malariaforebyggelse og evt. andre rejseråd.
Diagnosticering og meldepligt
Generelt anbefales det, at alle rejsende, der kommer hjem fra Afrika med febril sygdom, bør kontakte læge. Baggrunden for dette er bl.a. at udelukke malaria eller andre alvorlige infektionssygdomme.
Da ebolavirus ikke er særlig smitsomt, vil det være usandsynligt, at feber eller andre infektionstegn blandt en person hjemvendt fra ferierejse, kulturrejse eller normal arbejdsrelateret rejse skyldes ebolavirus.
Statens Serum Institut har et diagnostisk beredskab beregnet til patienter mistænkt for EVS. Beredskabet omfatter epidemiologisk rådgivning i forbindelse med indikation for prøvetagning.
Prøver kan tages i særlige prøvetagningsrør med transportmedium, som tillader almindelig hurtig transport til Statens Serum Institut. Desuden undersøges for andre mere almindelige årsager til feber hos patienter hjemvendt med relevant eksponering.
Er der begrundet mistanke til EVS skal tilfældet anmeldes telefonisk og skriftligt til embedslægeinstitutionen på patientens opholdssted samt skriftligt til Statens Serum Institut, Afdeling for Infektionsepidemiologi, jf. Bekendtgørelse om lægers anmeldelse af smitsomme sygdomme m.v.
Kommentar
Flere internationale organisationer bistår aktuelt de lokale sundhedsmyndigheder i de berørte lande i at kontrollere og standse udbruddet. Dette sker ved at isolere mistænkte tilfælde af EVS og monitorere kontakter til syge i inkubationstiden, som er op til 21 dage. Det er sandsynligt, at der vil blive påvist flere tilfælde i de kommende uger, indtil smitten er effektivt brudt.
Det er første gang, at EVS er konstateret i Vestafrika. Tidligere er der set udbrud i det centrale og det østlige Afrika. Alle disse udbrud er blevet stoppet ved forholdsregler som beskrevet ovenfor, men håndteringen af udbruddene har naturligvis været en stor udfordring for sundhedsvæsenet i disse ressourcesvage lande.
For detaljeret status på sygdomsudbruddet henvises til WHOs Global Alert and Response website, til ECDC, til tema om ebolavirus på SSI’s hjemmeside samt til udbrudsbeskrivelse på ”Rejser og smitsomme sygdomme”.
(Afdeling for Infektionsepidemiologi, SSI)
Opgørelse over individuelt anmeldelsespligtige sygdomme og udvalgte laboratoriepåviste infektioner (pdf)
Læs tidligere numre af EPI-NYT
9. april 2014