Uge 26 - 2017
Malaria 2016
Svær falciparum-malaria importeret fra Limpopoprovinsen i Sydafrika
Malaria 2016
I 2016 blev i alt 101 tilfælde af importeret malaria anmeldt fra danske laboratorier til Statens Serum Institut, tabel 1.
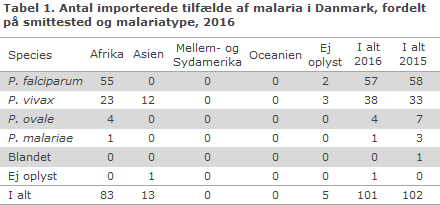
Af de tilfælde, hvor det formodede smitteland var oplyst (96 tilfælde), var 86 % (83/96) erhvervet under ophold i Afrika, mens 14 % (13/96) var erhvervet i Asien. I 2016 var der ingen importerede tilfælde fra henholdsvis Mellem- og Sydamerika eller Oceanien.
Blandt tilfældene med oplyst artstype (100 tilfælde) var 57 % (57/100) forårsaget af Plasmodium falciparum, 38 % (38/100) af Plasmodium vivax, 4 % (4/100) af Plasmodium ovale, mens 1 % af tilfældene skyldtes Plasmodium malariae (1/100). Samlet set var tilfældene af falciparum-malaria næsten udelukkende importeret fra Afrika, 96 % (55/57). Af tilfældene fra Afrika var 66 % (55/83) forårsaget af falciparum-malaria, mens 28 % (23/83) af tilfældene skyldtes vivax-malaria, som alle sås blandt rejsende fra Eritrea og/eller Etiopien. Af disse tilfælde var hovedparten oplyst at være flygtninge fra Eritrea. De importerede malariatilfælde fra Asien var alle forårsaget af vivax-malaria, erhvervet under ophold i enten Afghanistan, Pakistan eller Indien. Der var ingen tilfælde af vivax-malaria fra Sydøstasien. De fire tilfælde af ovale-malaria og det ene tilfælde af malariae-malaria var alle fra Afrika.
Samlet set var medianalderen for de rapporterede malariatilfælde 30 år (spændvidde 2 til 73 år). Mænd udgjorde 61 % (62/101) og kvinder 39 % (39/101). Ser man bort fra gruppen af importerede tilfælde fra Eritrea, var medianalderen 31 år, hvorimod medianalderen for de tilrejsende fra Eritrea/Etiopien (i alt 24 tilfælde) var 19 år, heraf var de otte børn under 12 år.
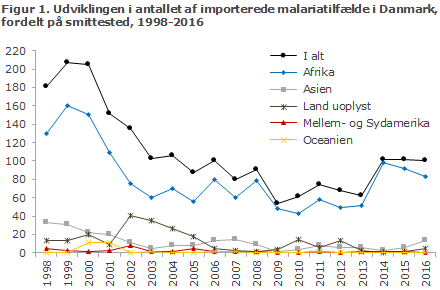
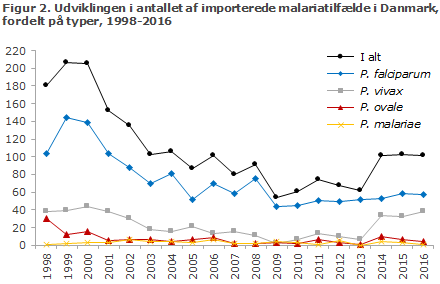
Figur 1 viser udviklingen i antallet af importerede malariatilfælde til Danmark siden 1998, fordelt på smittested, mens figur 2 viser udviklingen i antallet af de forskellige malariatyper påvist i Danmark siden 1998.
Lav risiko for malaria i Sydøstasien og i Mellem- og Sydamerika
I forbindelse med den årlige revision af de danske anbefalinger for rejsevaccination og malariaforebyggelse, har SSI’s referencegruppe for dette område bl.a. haft fokus på de seneste mange års lave antal malariatilfælde importeret fra Asien, særligt landene i Sydøstasien (dvs. Myanmar, Thailand, Cambodja, Laos, Vietnam, Malaysia, Singapore, Indonesien og Filippinerne), hvoraf flere lande modtager et betydeligt og voksende antal danske turistrejsende. Fra landene i Mellem- og Sydamerika med en vis risiko for malaria importeres der ligeledes meget få malariatilfælde.
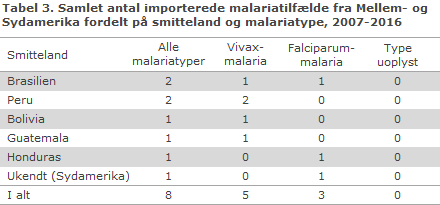
Tabel 2 og 3 viser det samlede antal rapporterede malariatilfælde importeret fra henholdsvis Asien og Mellem- og Sydamerika i de seneste 10 år (2007-2016), fordelt på smitteland og malariatype.
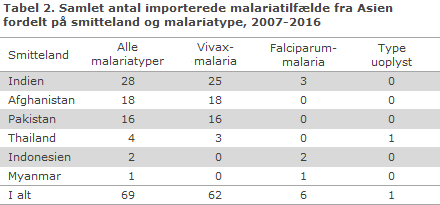
I alt 69 malariatilfælde blev importeret fra Asien i perioden, langt overvejende forårsaget af vivax-malaria, 90 % (62/69). Af disse 69 tilfælde var størstedelen, 90 % (62/69), importeret fra kun tre lande: Indien, Afghanistan og Pakistan, og sås overvejende hos personer af ikke-dansk herkomst. Kun syv tilfælde blev rapporteret fra hjemvendte rejsende fra lande i Sydøstasien: Thailand, Indonesien og Myanmar, fordelt på både vivax- og falciparum-malaria. Der sås ingen malariatilfælde fra de øvrige lande i Asien.
I den samme 10-årige periode blev kun rapporteret om i alt otte tilfælde af malaria hos rejsende hjemvendt fra Mellem- og Sydamerika, fem tilfælde af vivax-malaria og tre tilfælde af falciparum-malaria. De rejsende var formodet at være smittet i henholdsvis Brasilien, Peru, Bolivia, Guatemala og Honduras, omend det ikke vides nøjagtig hvor i disse lande.
Opdaterede og reviderede anbefalinger for malariaprofylakse, særligt til Sydøstasien og Mellem- og Sydamerika, følger i næste uges EPI-NYT.
Kommentar
Antallet af anmeldte malariatilfælde importeret til Danmark lå i 2016 på samme niveau som i seneste par år, ca. 100 årlige tilfælde.
Ligesom i 2014 og 2015 er det værd at bemærke den markante forekomst af vivax-malaria blandt flygtninge fra Eritrea. Men hvor der i 2014 og 2015 særligt var tale om malaria hos yngre mandlige voksne, sås i 2016 også en høj forekomst af børn fra Eritrea med vivax-malaria. Det må antages, at de rejsende er blevet smittet enten i Eritrea eller på deres rejse igennem Sudan eller Etiopien. Det er muligt, at nogle af patienterne allerede tidligere i deres sygdomsforløb har modtaget initial malariabehandling i form af et skizontocid-præparat (fx artemether/lumefantrine eller atovaquon/proguanil) og derved er blevet midlertidigt raske, men at vivax-malaria senere genoptræder hos patienterne på grund af manglende radikal behandling med primakin efterfølgende. Det er desuden sandsynligt, at flere af de ankomne flygtninge fra Eritrea har haft udiagnosticeret vivax-malaria igennem længere tid, som hos semi-immune voksne kan vise sig som en protraheret infektion med initialt kun milde og uspecifikke symptomer, men som på længere sigt kan udvikle sig til alvorligere sygdom. Samtidig skal man være opmærksom på, at vivax-malaria ofte først debuterer med symptomer flere måneder efter smittetidspunktet, og at sygdomstilfælde derfor kan ses længe efter ankomsten til Danmark. Der er derfor hos relevante sundhedspersoner behov for særlig opmærksomhed på flygtninge fra Eritrea, som bør sikres relevant og hurtig laboratorieundersøgelse for malaria ved mindste kliniske mistanke. Derudover skal man sikre sig, at patienterne også får den supplerende radikale vivax-behandling i form af primakin. Forud for primakinbehandling skal man dog sikre sig, at patienten ikke lider af medfødt glucose-6-phosphate dehydrogenase (G6PD) mangel.
Hvis man ser bort fra de ekstra malariatilfælde hos gruppen af flygtninge fra Eritrea, lå antallet af rapporterede tilfælde i 2016 på nogenlunde samme niveau som i de seneste år. Som hidtil er problemet for almindelige rejsende langt overvejende risikoen for at pådrage sig alvorlig falciparum-malaria i Afrika, mens risikoen for malaria uden for Afrika kun er ganske lav og hovedsagelig skyldes vivax-malaria. Indvandrere og deres børn på besøg i oprindelseslandet udgør generelt den største risikogruppe, eftersom disse typisk rejser på længerevarende familiebesøg, undertiden til områder med betydelig lokal malariarisiko. Fra Asien importeres således fortsat relativt mange malariatilfælde fra særligt tre lande, nemlig Indien, Afghanistan og Pakistan. Derimod ses kun ganske få malariatilfælde blandt hjemvendte fra det øvrige Asien, inklusive størstedelen af Sydøstasien, dette på trods af det store antal danske turistrejsende til flere af disse lande. Ligeledes ses kun ganske få tilfælde af malaria hos rejsende hjemvendt fra Mellem- og Sydamerika, hvor risikoen for at pådrage sig malaria som rejsende i dag derfor må anses som meget lav.
(L.S. Vestergaard, Afdeling for Infektionsepidemiologi og Forebyggelse, H.V. Nielsen, Referencelaboratorium for malaria, Mikrobiologi og infektionskontrol)
Svær falciparum-malaria importeret fra Limpopoprovinsen i Sydafrika
I denne kasuistik beskrives et tilfælde af svær Plasmodium falciparum-infektion hos en 47-årig tidligere rask dansk mand med tilknytning til en farm i Limpopoprovinsen i Sydafrika. Farmen ligger ved Messina ved Limpopofloden, tæt på grænsen til Botswana, i et område i Limpopo-provinsen hvortil man normalt ikke anbefaler malariaprofylakse. Patienten har flere gange tidligere været på ferieophold på farmen sammen med sin familie uden brug af malariaprofylakse. På den aktuelle rejse beskyttede patienten sig udelukkende med myggebalsam og sov i airconditionerede rum, men med åbne vinduer uden insektnet.
Det aktuelle ophold på farmen varede i to uger i april, fraset et døgns ophold i Botswana tæt på grænsen til Sydafrika. Patienten var velbefindende under hele opholdet.
Et døgn efter hjemkomst til Danmark debuterer patienten med feber og trykken over pande- og kæbehuler og opstartes af bekendt, som er læge, i antibiotisk behandling på mistanke om bihulebetændelse. I de følgende dage tilkommer der hovedpine, smerter i øjnene og åndedrætsbesvær. Patienten indlægges akut med brystsmerter 5 døgn efter hjemkomst. Ved indlæggelse er patienten vågen og klar, men højfebril med temperatur 39 0C. Han har normalt blodtryk, takykardi, påskyndet respirationsfrekvens samt nedsat iltmætning på 97 % på nasalilt 2 l/min. Koronarenzymer er forhøjede, men EKG er uden tegn på akut koronart syndrom. Blodprøver viser endvidere forhøjede infektionstal, leukopeni, udtalt trombocytopeni samt moderat lever- og nyrepåvirkning. Der observeres ikke anæmi, men forhøjet LDH og bilirubin som tegn på begyndende hæmolyse.
Patienten overflyttes til infektionsmedicinsk afdeling på mistanke om malaria. Malariaudstrygninger viser Plasmodium falciparum med parasitæmigrad på 6,1 %. Der opstartes behandling for svær falciparum-malaria med intravenøst artesunat. Efter et døgns behandling er parasitæmigraden steget til 13 %, men falder herefter hastigt, og patienten afslutter behandling med peroral artemether-lumefantrin. Der er negative malariaudstrygninger dag 7 og 28 efter endt behandling, men vedvarende tegn på hæmolyse med fald i hæmoglobin til 3,9 mmol/l, hvorfor der må gives blodtransfusion.
En måned efter behandling oplever patienten fortsat træthed, men er ellers alment velbefindende, og med normaliseret hæmoglobin.
Kommentar
Det er velbeskrevet, at en del patienter får hæmolyse efter behandling af svær malaria med artesunat. Rejseanamnesen og sygehistorien minder om, at alle rejsende til områder med potentiel risiko for malaria bør rådgives om at anvende myggestiksprofylakse, og at de, hvis de får feber op til 3 måneder efter hjemkomst, bør undersøges herfor uden unødig forsinkelse. I Limpopo-provinsen i Sydafrika er der normalt størst risiko i den østlige del, hvor Kruger-parken ligger, men efter kraftige regnfald har der i 2017 været et stigende antal malariatilfælde, også i det nordvestlige område af provinsen, hvor der normalt ikke er nogen risiko. Dette understreger, at malariatransmission er dynamisk og kan påvirkes af lokale klimatiske forhold.
(C.S. Larsen, Infektionsmedicinsk afdeling, Aarhus Universitetshospital)
Læs tidligere numre af EPI-NYT
28. juni 2017