Uge 26 - 2014
Malaria 2013 samt opdaterede anbefalinger for malariaprofylakse
Legionærsygdom associeret til udlandsrejse og indberettet til EU's agentur for smitsomme sygdomme, ECDC, 2003-2013
Malaria 2013 samt opdaterede anbefalinger for malariaprofylakse
I 2013 blev i alt 62 tilfælde af importeret malaria anmeldt fra danske laboratorier til Statens Serum Institut (SSI), tabel 1.
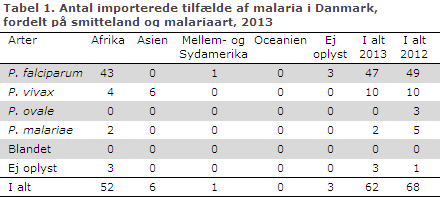
Af de tilfælde, hvor det formodede smitteland var oplyst, var 88 % (52/59) erhvervet under ophold i Afrika, mens 10 % (6/59) var erhvervet i Asien. Der blev rapporteret om et enkelt tilfælde erhvervet i Mellem- eller Sydamerika, men ingen tilfælde fra Oceanien. For tre tilfælde var smitteland uoplyst. Blandt tilfælde med kendt artsdiagnose var 80 % (47/59) forårsaget af Plasmodium falciparum, 17 % (10/59) af Plasmodium vivax, mens 3 % (2/59) af tilfældene skyldtes Plasmodium malariae. Fra Afrika blev som vanligt overvejende importeret falciparum-malaria (88 %), mens fire tilfælde skyldtes vivax-malaria. Fra Asien sås alene vivax-malaria; der var heller ikke i 2013 importerede tilfælde af falciparum-malaria fra Asien.
Medianalderen var 34 år (spændvidde 6 til 69). Blandt tilfælde med oplyst køn udgjorde mænd 67 % (39/58) og kvinder 33 % (19/58).
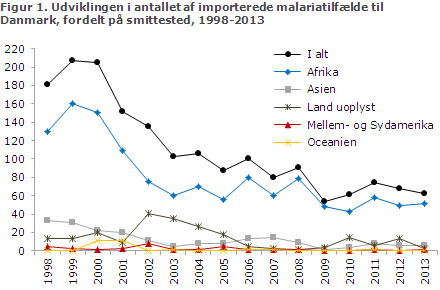
Udviklingen i antallet af importerede malariatilfælde til Danmark siden 1998, fordelt på smittested, fremgår af figur 1.
Udviklingen i antallet af de forskellige malariaarter påvist i Danmark siden 1998 fremgår af figur 2.

Kommentar
Antallet af anmeldte malariatilfælde var i 2013 på samme lave niveau som i de seneste år. Som hidtil er hovedproblemet risikoen for alvorlig falciparum-malaria i Afrika, mens risikoen for falciparum-malaria uden for Afrika er lav. Immigranter på besøg i deres oprindelsesland udgør den største risikogruppe.
Det lave antal bekræfter den faldende tendens observeret siden slutningen af 1990’erne, figur 1. Nedgangen i importerede malariatilfælde har været særligt markant, hvad angår falciparum-malaria importeret fra Afrika, figur 1 og 2, og er på linje med udviklingen i en række andre vestlige lande, men vivax-malaria har også været faldende, figur 2. Den faldende globale malariaforekomst, inklusive i Afrika, er nok den vigtigste forklaring på faldet, kombineret med anvendelse af mere effektiv medikamentel profylakse i de seneste 15 år.
Trods den generelt positive udvikling er informationsindsatsen om anvendelse af korrekt malariaprofylakse stadig vigtig. Dette gælder særligt over for indvandrere og deres børn, som typisk rejser på længerevarende besøg i deres oprindelsesland, undertiden til områder med betydelig malariarisiko.
(L.S. Vestergaard, H.V. Nielsen, Referencelaboratorium for malaria, Mikrobiologi og infektionskontrol)
Opdaterede anbefalinger for malariaprofylakse
Som i tidligere år har en referencegruppe gennemgået og opdateret SSI´s anbefalinger for malariaprofylakse. Mange steder i verden falder malariaforekomsten og dermed også risikoen for rejsende, hvilket medfører reduceret niveau for profylakse. I 2014 er der følgende ændringer (anvendelse af symboler for profylakseniveau og rejsegrupper som i EPI-NYT 26b/13):
Argentina, grænseområder til Bolivia, Brasilien og Paraguay: V i gruppe 2-4.
Bahamas: Ingen profylakse.
Belize: v i gruppe 2-4.
Costa Rica: v i gruppe 2-4.
Irak: Ingen profylakse.
Jamaica: Ingen profylakse.
Mexico: v i gruppe 2-4.
Peru: Områderne Junin, Saint Martin og Tumbes udgår som risikoområder.
Tyrkiet: v i gruppe 2-4 fra maj til og med september måned.
For lande, hvor der anvendes et lille bogstav, dvs. hvor der kun er malariarisiko i en del af landet, findes en beskrivelse af risikoområderne på Rejser og Smitsomme Sygdomme, www.ssi.dk/rejser: Vælg ”sygdomsforekomst = malaria” og placér cursoren over det røde område, alternativt klik på landet på verdenskortet, vælg ”sygdomsforekomst = malaria” og se tekst med beskrivelse af risikoområder til højre for landekortet.
Opdateringer for rejsevacciner følger i et kommende EPI-NYT.
(P.H. Andersen, Afdeling for Infektionsepidemiologi, på vegne af Referencegruppen)
Legionærsygdom associeret til udlandsrejse og indberettet til EU's agentur for smitsomme sygdomme, ECDC, 2003-2013
Alle tilfælde af legionærsygdom, hvor der er mindst én overnatning på et hotel eller lignende inden for en periode af 10 dage fra overnatning til sygdomsdebut, indberettes til ECDC. Hvis der registreres to eller flere tilfælde knyttet til samme sted inden for en 2-års periode, skal det pågældende lands sundhedsmyndigheder foretage en risikovurdering og udtage vandprøver til undersøgelse for legionellabakterier. Overvågningen foregår med henblik på at påvise smittekilder og forhindre nye tilfælde.
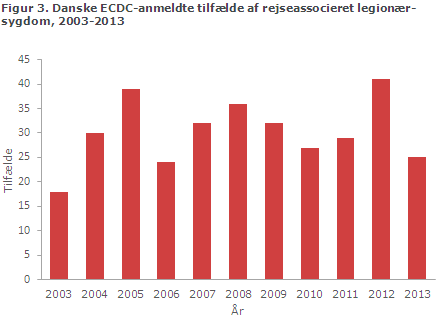
Der har siden 2003 været en svagt stigende tendens i antallet af formodede rejseassocierede tilfælde af legionærsygdom fra 18 tilfælde i 2003 til 25 i 2013 (spændvidde 18-41), figur 3.
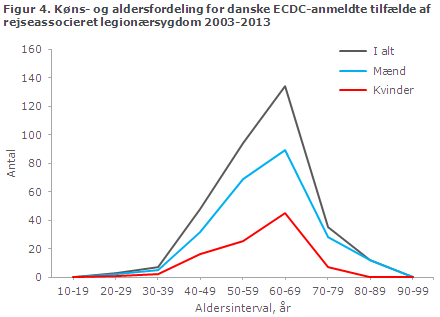
Fra 2003 til 2013 indberettede SSI i alt 333 tilfælde af legionærsygdom, hvor smittekilden formodes at være i udlandet. Kønsfordelingen af indberettede tilfælde svarede til den normale kønsfordeling for legionærsygdom, med 29 % kvinder (96) og 71 % mænd (237). Blandt mænd var 67 % mellem 50-69 år (spændvidde 21-90). For kvinder var 73 % mellem 50-69 år (spændvidde 31-80), figur 4. Aldersfordelingen afveg lidt fra aldersfordelingen generelt for legionærsygdom, hvor der er relativt flere i den ældre aldersgruppe fra 70 til 100 år.
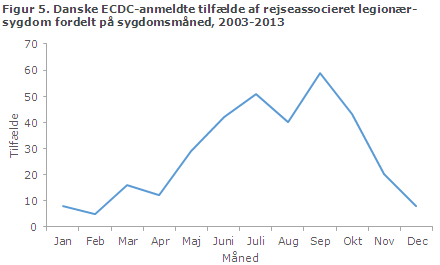
I hele perioden blev i alt 110 (33 %) af alle anmeldte tilfælde syge i juli eller september måned (spændvidde 5-59), figur 5.
Diagnostik
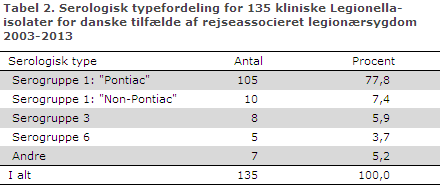
Omkring halvdelen af tilfældene var diagnosticeret ved Legionella urin test (LUT) og godt 1/3 ved dyrkning. De tre ”typer”, der hyppigst bliver diagnosticeret ved legionærsygdom i Europa, er L. pneumophila serogruppe 1 subgruppe ”Pontiac”, L. pneumophila serogruppe 1 subgruppe ”Non-Pontiac” og L. pneumophila serogruppe 3. Fordelingen for de tre typer var for rejseassocieret legionærsygdom henholdsvis 78 %, 7 % og 6 % (baseret på 135 kliniske isolater), tabel 2. L. pneumophila serogruppe 1 subgruppe ”Pontiac” er i de fleste tilfælde let at diagnosticere med LUT, for de andre typer kan LUT have ringere eller ingen sensitivitet.
Standardmetoden for DNA-typning af L. pneumophila er Sekvens Baseret Typning (SBT) af syv gen-loci. Den hyppigste sekvenstype (ST) for de rejseassocierede tilfælde er ST 42, som findes hos 17 %, mens den kun er fundet hos 6 % af dansk-erhvervede tilfælde. Største forskel er dog for ST 1, som findes hos 23 % af de dansk-erhvervede tilfælde men kun hos 10 % af de rejserelaterede tilfælde. I alt er der påvist 43 forskellige sekvenstyper blandt 80 undersøgte isolater fra rejseassocierede tilfælde, den genetiske variation er således meget høj for denne gruppe isolater, som følge af at patienterne er smittet i mange forskellige lande.
Smitteforhold
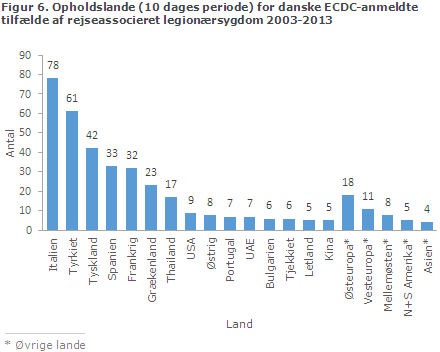
Flest tilfælde havde rejst i Italien (78) herefter Tyrkiet (61) og Tyskland (42). Nogle opholdt sig i mere end et land i inkubationsperioden (fx ved rundrejse). Derfor er antal patienter per land højere end det samlede antal patienter, figur 6.
Rejseassocieret legionærsygdom forekommer i forbindelse med alle typer rejser, herunder almindelige hotelophold, ”all-inclusive”, rundrejser, krydstogter og ophold på campingpladser. Ofte ses smitte i forbindelse med udbrud. I 2012 var femten danskere involveret i i alt ni udbrud i udlandet, heraf to i Tyrkiet med henholdsvis fem og tre danske tilfælde, EPI-NYT 41/13. I 2011-12 var tre danskere involveret i tre udbrud, ét i Thailand med i alt seks tilfælde, ét i Italien med mindst seks tilfælde (et udbrud hvor turisterne havde boet på forskellige overnatningssteder) og ét i Østrig med to danske tilfælde, EPI-NYT 46/12.
Kommentar
Ca. 25 % af alle danske tilfælde af legionærsygdom formodes smittet i udlandet. Dødsraten for disse tilfælde er ca. 5 %. Legionærsygdom med formodet smitte i udlandet rammer typisk midaldrende mænd med rejse til europæiske lande. Ud over de ovenfor beskrevne tilfælde blev der i perioden indberettet 24 tilfælde, hvor der var tale om rejse inden for Danmark. I visse tilfælde kan rejseoplysninger ikke skaffes, fordi viden om sygdommen videregives til SSI så sent, at det ikke længere vurderes som relevant at videregive til efterforskning. Eller der kan være tale om private ophold i udlandet – fx besøg hos familie. En del rejserelaterede tilfælde (ca. 14 %) kunne således ikke rapporteres videre til ECDC. For videregivelse til ECDC kræves hurtig, præcis og detaljeret viden om rejseperiode samt konkrete datoer for opholdssted(er) med hotelnavn(e) og værelsenummer for alle overnatninger undervejs. Endelig afklaring af præcis smittekilde kræver almindeligvis sammenlignelig dyrkning af patientprøve og vandprøver, alternativt sandsynliggjort ved hjælp af stærke epidemiologiske beviser i form af et kendt cluster og udelukkelse af andre sandsynlige smittekilder.
(S. Uldum, Afdeling for Mikrobiologi og Infektionskontrol, C. Kjelsø, Afdeling for Infektionsepidemiologi)
25. juni 2014